“全身血液直往头上涌,脑袋胀得快要炸开,脸也紫得吓人……” 回想起 9 月 25 日那场惊心动魄的经历,北京协和医院妇产科主任医师谭先杰仍心有余悸。作为一名从医多年的资深专家,他从未想过,自己会因一颗普通的头孢菌素,被紧急送进抢救室,与危险擦肩而过。这场看似意外的药物反应,不仅打破了人们对 “头孢过敏” 的固有认知,更暴露出大众在日常用药中普遍存在的误区,其背后的警示意义值得每一个人重视。
惊魂一刻:资深专家的 “头孢惊魂”
9 月 25 日当天,谭先杰教授因感冒症状加重,想着头孢菌素是常用的抗生素,能快速缓解炎症,便自行服用了一颗。在他看来,自己以往并无头孢过敏史,身体状况也一直不错,服用一颗口服头孢应该不会有任何问题。可令他没想到的是,服药后没多久,异常反应便突然袭来。
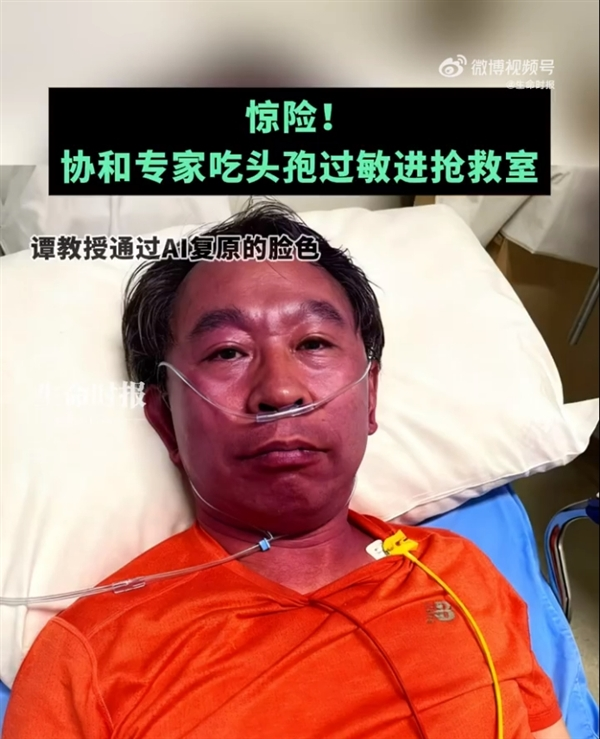
“起初只是觉得有点头晕,没太在意,可紧接着,全身的血液仿佛都集中到了头部,胀痛感越来越强烈,呼吸也变得有些急促。” 谭先杰教授回忆道,家人发现他脸色不对,大喊 “你的脸怎么紫了”,这才让他意识到情况不妙。由于家离协和医院较近,家人立即搀扶着他赶往医院急诊科。
刚到急诊科,同事看到他面色青紫、呼吸急促的模样,丝毫不敢耽搁,直接将他推进了抢救室。心电监护仪连接好后,屏幕上跳动的数字让在场的医护人员都捏了一把汗 —— 心率飙升至 170 次 / 分,远超正常成年人 60-100 次 / 分的范围。同时,谭先杰教授还出现了嗓子发堵、太阳穴搏动性疼痛等症状,面部充血严重,呈现出酱猪肝般的颜色,情况十分危急。
抢救团队迅速行动,一边建立静脉通路,为他输注抗过敏药物,一边加急进行抽血化验和心电图检查,排除其他严重疾病的可能。经过数小时的紧急救治,谭先杰教授的心率逐渐恢复正常,各项生命体征趋于平稳,过敏症状也得到了有效缓解,最终脱离了危险。如今,他身体已基本恢复,但这场 “头孢惊魂” 让他深刻认识到,药物安全无小事,即便是经验丰富的医生,也不能掉以轻心。
打破认知:这些 “头孢误区” 正在威胁健康
头孢菌素作为临床常用的半合成抗生素,凭借显著的杀菌效果,在抗感染治疗中应用广泛。但与此同时,它也是引发药物过敏反应的 “常客”,严重时甚至会导致过敏性休克。以往,人们对头孢过敏的认知大多停留在 “过敏体质才会过敏”“只有喝酒后吃头孢才危险”“静脉注射才容易过敏” 等层面,可谭先杰教授的经历,彻底打破了这些固有观念,让我们看清了那些被忽视的用药风险。
误区一:既往不过敏,就永远安全
“医生,我以前吃这个药都没事,怎么这次就过敏了?” 在临床诊疗中,医生经常会听到患者这样的疑问。很多人认为,只要以前对某种药物不过敏,以后服用就绝对安全,这种想法其实存在极大隐患。
从医学角度来看,药物过敏反应的发生与多种因素相关,并非一成不变。首先,随着年龄的增长,人体的免疫功能会发生变化,年轻时免疫系统可能对某种药物 “宽容”,但随着年龄增加,免疫状态改变,就可能对原本不过敏的药物产生过敏反应。谭先杰教授此次过敏,就提到自己当天上午参加了职工运动会,中午骑共享单车回家,下午还更换了家里的水龙头,身体处于劳累状态,而过度劳累会导致免疫功能紊乱,增加过敏风险。
其次,不同批次的药品可能存在差异。药品在生产过程中,原材料的纯度、生产工艺的细微差别等,都可能导致药品中含有微量的杂质,这些杂质就可能成为致敏原。即使是同一种药物,不同批次的产品,也可能让原本不过敏的人出现过敏症状。此外,当人体体内产生针对某种药品的抗体后,再次接触该药品时,抗体就会与药物发生反应,引发过敏。因此,即便以往对头孢不过敏,再次使用时也必须保持警惕。
误区二:只有饮酒后吃头孢才危险
一提到头孢,很多人首先想到的就是 “头孢配酒,说走就走”,认为只有在饮酒后服用头孢才会有危险,只要不喝酒,就可以放心服用。但谭先杰教授的经历却告诉我们,事实并非如此。他在服用头孢当天并未饮酒,却依然出现了严重的过敏反应,这说明不饮酒也可能遭遇头孢带来的风险。
头孢类药物引发的不良反应,除了大家熟知的 “双硫仑样反应”(饮酒后服用头孢导致的严重反应),还包括过敏反应、毒性反应等多种类型。过敏反应的发生与是否饮酒没有必然联系,而是与个体的免疫状态、药物本身的特性等因素相关。即使没有饮酒,只要身体对头孢类药物中的某些成分敏感,就可能引发过敏,出现皮疹、呼吸困难、血压下降等症状,严重时同样会危及生命。因此,不能把 “不饮酒” 当作服用头孢的 “安全通行证”,忽视其他潜在风险。
误区三:口服头孢比静脉注射更安全,不会过敏
在日常用药中,不少人觉得口服药物比静脉注射更安全,认为静脉注射直接将药物输入血液,容易引发过敏,而口服药物经过胃肠道吸收,过敏风险更低,甚至不会过敏。但谭先杰教授口服头孢后出现严重过敏的案例,彻底推翻了这一错误认知。
无论是口服还是静脉注射,头孢类药物进入人体后,都会与免疫系统发生接触。如果身体对药物成分过敏,口服药物同样会引发过敏反应。虽然口服药物需要经过胃肠道吸收,进入血液的速度相对较慢,可能使得过敏反应的发作时间稍晚一些,但这并不意味着过敏风险会降低。临床上,口服头孢引发过敏的案例并不少见,轻则出现皮肤瘙痒、红疹,重则出现喉头水肿、过敏性休克等严重症状。因此,无论选择哪种用药方式,都不能忽视过敏风险,用药后需密切观察身体反应。
误区四:感冒、嗓子不舒服,就用头孢
生活中,很多人一出现感冒、嗓子疼等症状,就会自行购买头孢等抗生素服用,认为这样能快速缓解症状。但实际上,这种做法不仅可能无效,还可能带来健康风险,谭先杰教授也在此次事件后特别强调了这一点。
感冒大多是由病毒感染引起的,而头孢类药物属于抗生素,主要针对细菌感染,对病毒感染并无治疗效果。如果是病毒性感冒,服用头孢不仅无法缓解症状,还可能导致体内菌群失调,增加细菌耐药的风险。此外,盲目服用抗生素,还可能掩盖真实病情,延误治疗。因此,当出现感冒、嗓子不舒服等症状时,不应擅自使用头孢等抗生素,最好先去医院进行血常规检查,通过检查判断是病毒性感染还是细菌性感染。如果是细菌性感染,再在医生的指导下合理使用抗生素;如果是病毒性感染,则无需使用抗生素,只需对症治疗即可。
用药安全:这些 “保命常识” 要牢记
谭先杰教授的 “头孢惊魂” 事件,为我们敲响了用药安全的警钟。在日常生活中,药物是治疗疾病的重要手段,但如果使用不当,就可能成为 “隐形杀手”。为了避免类似的危险事件发生,我们需要牢记以下用药常识:
首先,用药前务必告知医生自身情况。无论是就医时让医生开具处方,还是自行购买非处方药,都要主动告知医生或药师自己的过敏史、既往病史、正在服用的其他药物等信息。如果以往对某种药物有过不良反应,哪怕不是严重的过敏反应,也需要详细说明,以便医生或药师判断是否适合使用该药物,避免用药风险。
其次,严格遵医嘱用药,不擅自增减剂量或更换药物。医生开具药物时,会根据患者的病情、年龄、体重等因素确定合适的剂量和用药疗程。在用药过程中,不能因为觉得症状有所缓解就自行减少剂量或提前停药,也不能因为症状没有改善就擅自增加剂量或更换其他药物,这些行为都可能导致药物不良反应的发生,甚至影响治疗效果。
再者,用药后密切观察身体反应。服用药物后,要注意观察自己的身体状况,留意是否出现皮疹、瘙痒、恶心、呕吐、头晕、呼吸困难等异常症状。如果出现不适,应立即停药,并及时就医,告知医生自己服用的药物和出现的症状,以便医生及时采取相应的治疗措施。尤其是在服用头孢类药物等容易引发过敏的药物时,用药后更要加强观察,即使是口服药物,也要在服药后的一段时间内保持警惕。
最后,提高对药物知识的了解。日常生活中,可以通过正规的渠道,如医院的健康讲座、专业的医学科普网站、书籍等,学习了解常用药物的相关知识,包括药物的适应症、用法用量、不良反应、注意事项等。了解这些知识,有助于我们在用药时做出正确的判断,避免因缺乏药物知识而导致用药不当。
药物安全关系到每个人的生命健康,容不得半点马虎。谭先杰教授的经历虽然惊险,但也为我们提供了宝贵的警示。希望大家能从这起事件中吸取教训,摒弃用药误区,树立正确的用药观念,在今后的用药过程中始终保持警惕,确保用药安全,让药物真正成为守护健康的 “利器”,而非威胁健康的 “隐患”。
发表回复